Meine Schwerpunkte
Ich widme mich mit viel Zeit und Freude der Behandlung der
Wirbelsäule
und den Beschwerden durch degenerative Veränderungen der Wirbelsäule.
Dabei kommt der Vorbeugung von schweren Schäden und der konservativen
Therapie oft genau soviel Wichtigkeit zu wie der zeitgerechten Entscheidung
zu einem operativen Eingriff. Die ausführliche Beratung und Aufklärung
des Patienten stellt für mich den Schlüssel zum
Erfolg jeder Behandlungsentscheidung
dar. Die Beschwerden die den Patienten am häufigsten
zum Neurochirurgen führen sind der Kreuzschmerz, der Ischiasschmerz,
die Schaufenster-
krankheit und der Nackenschmerz oder das Nacken-Arm-Syndrom. Die neurochirurgisch behandelbaren Erkrankungen, die diese
Beschwerden verursachen können, sind der Band-scheibenvorfall und
die Wirbelkanalverengung. Eine Vielzahl anderer Erkrankungen kann jedoch
ähnliche Beschwerden verursachen. Es muss daher gegebenenfalls vor einer
neurochirurgischen Behandlung durch Zusatzuntersuchungen (radiologische
Untersuchungen, neurophysiologische Untersuchungen) abgeklärt werden,
ob ein operativer Eingriff alle Beschwerden lindern kann.
An der Wirbelsäule können auch Tumore oder Entwicklungsstörungen (z.B.
Spina bifida) ein Problem darstellen, das Beratung und Therapie durch den
Neurochirurgen erforderlich macht. Ich habe mich am Beth Israel Hospital
in New York ebenso wie an der Universitätsklinik in Wien eingehend mit
den Behandlungsmöglichkeiten dieser Erkrankungen beschäftigt. Durch die
verbesserte intraoperative Funktionsdiagnostik können diese Erkrankungen
heute vielfach
unter sehr sicheren Bedingungen operativ behandelt werden.
- Schaufensterkrankheit der Wirbelsäule (Claudikatio spinalis)
des Knochens (Gelenkshypertrophie) zu einer Verengung des Wirbelkanals (sogenannte Vertebrostenose). Die Erkrankung tritt meistens im höheren Lebensalter im Bereich der Lendenwirbelsäule auf und verursacht die typischen Beschwerden von Schmerzen im Rücken oder in den Beinen. Mitunter können auch Gefühlsstörungen an den Beinen oder ein Schwächegefü̈hl an den Beinen hinzutreten. Die Beschwerden führen mit zunehmender Dauer der Erkrankung zu einer signifikanten Einschränkung der Mobilität, da sie die Wegstrecke des Patienten limitieren. Seltener können auch Wirbelkanalverengungen an
der Halswirbelsäule oder an der Brustwirbelsäule auftreten, die zu Ausfällen der Rücken-
marksfunktion führen und eine Querschnittssymptomatik verursachen können.
- Bandscheibenvorfall (Diskusprolaps)
Je nach Stärke der Druckwirkung können neben Schmerzen auch Sensibilitätsstörungen und motorische Ausfälle auftreten. Durch sehr große Bandscheibenvorfälle kann es zu einer Beeinträchtigung von Blasen- Mastdarm- oder Sexualfunktionen kommen. An der Halswirbel-
säule kann der Bandscheibenvorfall zusätzlich auch das Rückenmark verdrängen und durch Druck eine Funktionsstörung des Rückenmarks im Sinne einer Querschnittslähmung verursachen. Die Entscheidung, ob eine konservative Therapie alleine oder ein neuro-
chirurgischer Eingriff (im Verein mit konservativen Begleitmaßnahmen) die optimale Therapie darstellt, ist immer in Absprache mit einem erfahrenen Neurochirurgen zu treffen. Insbesondere beim Auftreten von Ausfällen ist eine neurochirurgische Beurteilung dringlich und sofort nach dem ersten Auftreten der Beschwerden einzuholen.
- Tumore des Zentralnervensystems
Bei den Hirntumoren kann es sich um Erkrankungen mit sehr unterschiedlichem Verlauf und unterschiedlicher Prognose handeln, die Lage in Bezug zu funktionstragenden Hirnarealen, lebenswichtigen Zentren des Hirnstamms, die Darstellung in der bildgebenden Diagnostik und das Alter des Patienten spielen bei der Therapie eine wichtige Rolle. Es muss entschieden werden, ob nur eine Gewebsprobenentnahme (Biopsie) zur Sicherung der Diagnose oder eine Tumorentfernung geplant werden kann. Auch nach erfolgreicher Behandlung sind lebenslang Verlaufskontrollen erforderlich.
Bei Rückenmarkstumoren handelt es sich zumeist um gutartige Neubildungen, die jedoch aufgrund ihrer Lage eine zunehmende Beeinträchtigung der Rückenmarksfunktion verursachen. Dies führt zu für den Patienten zu den Beschwerden einer Querschnittssymptomatik mit Lähmungserscheinungen und Gefühlsstörungen am Körper und an den Extremitäten. Die operative Entfernung des Tumors ist in der Regel die Therapie der Wahl. Spezielle Verfahren der intraoperativen Neurophysiologie können heute das Risiko von schweren Langzeitschäden nach derartigen Operationen deutlich verringern.
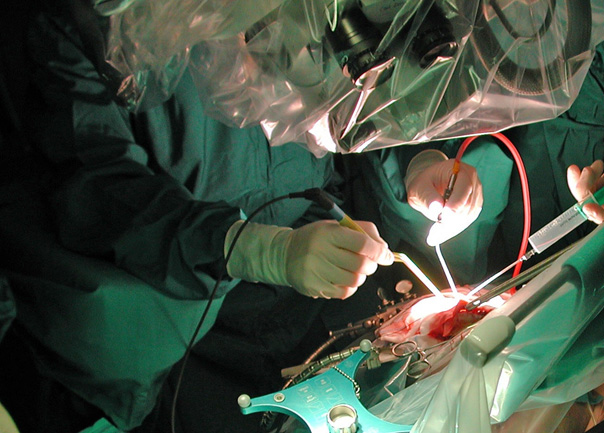
Eingriff die erste Behandlungsoption dar. Der Beratung über neurochirurgische Behandlungs-
möglichkeiten geht meist eine genaue diagnostische Abklärung und der Versuch einer medikamentösen Behandlung voraus. Für die Behandlung vom M. Parkinson, von Tremor und Dystonie stellt die neurochirurgische Therapie eine etablierte Behandlung dar. Im Falle des fehlenden oder unzureichenden Ansprechens auf bestehende Therapien kann durch eine funktionell – neurochirurgische Intervention in vielen Fällen eine wesentliche klinische Verbesserung und eine Verbesserung der Lebensqualität bewirkt werden. Die elektrische Stimulation von Hirngewebe wird auch als Neuromodulation bezeichnet. Dabei gelingt es, durch Stromimpulse funktionelle Regelkreise im Gehirn so zu verändern, dass die Beschwerden der Erkrankung gelindert werden. Diese neurochirurgische Therapie wird auch als tiefe Hirnstimulation (THS) oder deep brain stimulation (DBS) bezeichnet. In Einzelfällen kann auch durch eine gezielte stereotaktische Bestrahlung von Hirngewebe mit dem Gammaknife eine Beschwerdebesserung erreicht werden. Der Eingriff benötigt keine Narkose und das Spital kann bereits am Tag der Behandlung verlassen werden.
- Verfahren der Neuromodulation
kalotte in das Gehirn eingebracht und mit einem elektrischen Impulsgeber (ähnlich einem Herzschrittmacher) im Bereich des Brustkorbs verbunden. Der Eingriff erfolgt meist in lokaler Betäubung, er kann jedoch auch zur Gänze unter Vollnarkose durchgeführt werden.
Rückenmarksstimulation (spinal cord stimulation, SCS) Zur Behandlung von chronischen und therapieresistenten Schmerzen kann nach Versagen von konservativen Behandlungsversuchen eine chronische elektrische Stimulation über epidural platzierte Elektroden durchgeführt werden. Die Stimulationselektrode wird über einen Hautschnitt am Rücken und über eine kleine Eröffnung des Rückenmarkskanals eingeführt und mit einem elektrischen Impulsgeber verbunden. Der Impulsgeber wird üblicherweise in der Gesäßregion eingesetzt.
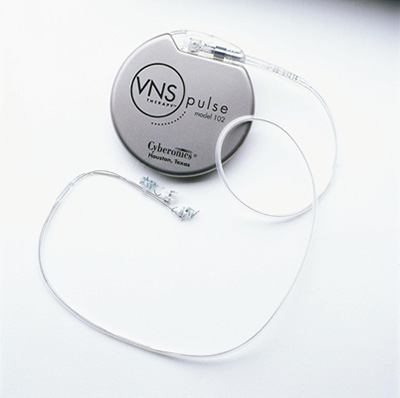
Vagusnervstimulation (VNS) Die Vagusnervstimulation ist ein palliatives Therapieverfahren in der Behandlung schwer behandelbarer Epilepsien und kann auch zur Behandlung der schweren Depression eingesetzt werden. Eine Stimulationselektrode wird an der linken Halsseite an den Nervus vagus angelegt. Der Nerv verläuft innerhalb der Gefäßnervenscheide (zwischen Halsschlagader und Halsvene) und wird in den Halsweichteilen freigelegt. Die Elektrode wird sodann mit einem elektrischen Impulsgeber verbunden, dieser wird über einen zweiten Hautschnitt am Brustkorb implantiert. Der Eingriff wird in Vollnarkose durchgeführt.
Studien, die gemeinsam mit der Universitätsklinik für Psychiatrie und Psychotherapie und der Universitätsklinik für Neurochirurgie der Medizinischen Universität Wien durchgeführt werden, möglich. Eine genaue Selektion von Patienten, die sich für eine neurochirurgische Therapie eignen, ist jedenfalls erforderlich.
Erkrankungen bei denen eine neurochirurgische Therapie möglich ist: Zwangserkrankung (obsessive compulsive disorder, OCD) Schwere Depression Gilles de la Tourette Syndrom Anorexia nervosa
Therapieformen: Tiefe Hirnstimulation (THS, DBS) Vagusnervstimulation